После проведения расследования закажите сыворотку для выведения бешенства из мышей. Перейдите в раздел «Заказ», затем «Купить лекарство для грызунов». Также приобретите вакцину против этого заболевания, чтобы предотвратить его распространение и передачу вируса другим членам семьи.
Как вылечить персонажа в Симс 4
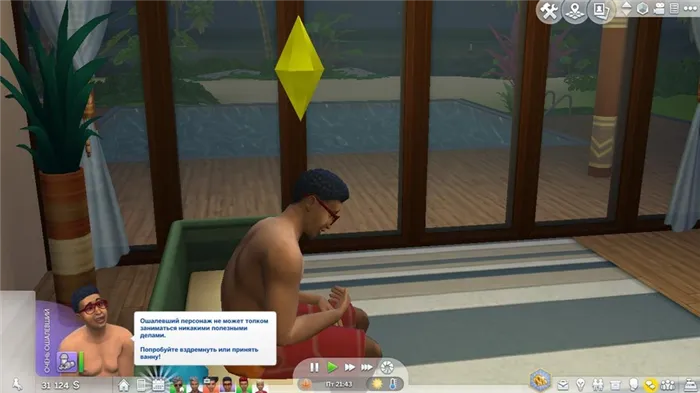
Дополнение «GotoWork» позволяет вашему симу заболеть и справиться с болезнью. Игра предупредит вас, когда ваш персонаж заболеет, и вы должны принять меры, чтобы вылечить его болезнь. Это может быть кашель, зуд, бешенство у мышей или другие опасные заболевания.
Лечение лекарствами в Симс 4
Это самый простой и гибкий способ лечения. Лекарства можно приобрести с помощью компьютера. Для этого найдите кнопку «Заказать» → «Купить лекарство».
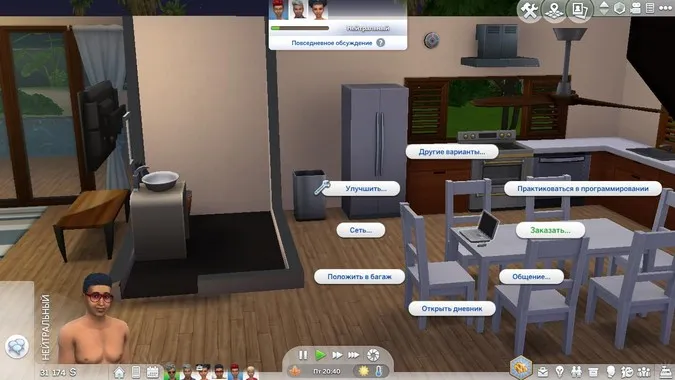
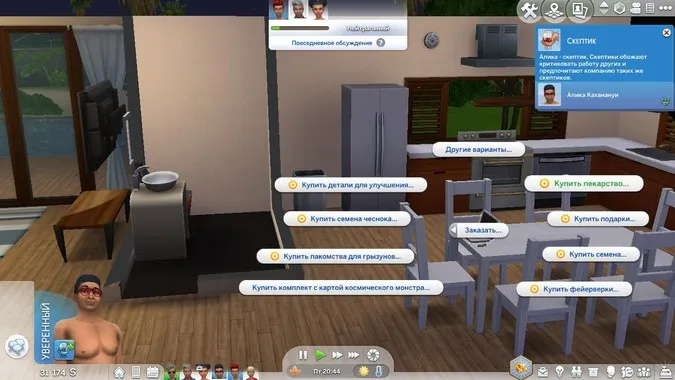
После покупки фильтр появится в багаже сима. Нажмите на значок в нижней части панели инструментов. Откроется список элементов. Есть пузырек с фильтром, который лечит все болезни. Примите его, и болезнь исчезнет.

Если вы принимаете лекарство вместе со здоровым симом, он получает «ослепляющий» намордник. Он заболевает и становится неспособным делать что-либо полезное. Чтобы снять эффект, примите ванну и отправьте сима спать.
Лечение простуды народными средствами в Симс 4
Лимонный или апельсиновый сок можно использовать для лечения игровой простуды. В холодильнике имеется апельсиновый сок. Приступайте к легкой трапезе. Вам потребуется приготовить собственный лимонный сок. Для этого вам потребуется купить лимоны.

Во время обострения хронического панкреатита пациента лечат, как при обострении. Пациенты должны соблюдать нормальную диету, принимать противосудорожные препараты и лекарства, нормализующие секреторную функцию органа.
Определение болезни. Причины заболевания
Стенокардия (от латинского «angina pectoris» — давить, сжимать) — это острая инфекция, вызванная исключительно бета-гемолитическими стрептококками группы А, поражающая лимфатическую систему глотки. Клинически он характеризуется синдромом общей инфекционной интоксикации, острым тонзиллитом и верхнечелюстным лимфаденитом.
Э тиология (причина ангины)
Классификация патогенов:.
Стрептококк был впервые открыт Т. Бильротом в 1874 году.
Стрептококки — это неподвижные грамположительные бактерии. Они располагаются парами и цепочками. Их таксономическое разделение основано на различиях в структуре А-липополисахарида (который обеспечивает сродство к соединительной ткани).
Стрептококковая структура:.
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
Когда организм реагирует на различные виды стрептококков, различают гомогенный иммунитет (стойкий полиненасыщенный), который предотвращает инфекцию, и единичный иммунитет (обусловленный М-специфическими антигенами бактерий), который предотвращает другие виды заболеваний.
Возбудители легко высыхают, погибают через 30 минут при нагревании до 60°C и обладают высокой устойчивостью к пенициллину и цефалоспориновым антибиотикам. Стрептококк растет на кровяной агаровой среде (вызывая гемолиз эритроцитов) и может расти на молочных продуктах, рубленом мясе и салатах. 2 3 4
Эпидемиология
Антропогенные свойства. Источники инфекции: ангина, оспа и другие формы стрептококковой инфекции (бета-гемолитические стрептококки группы А), а также пациенты, являющиеся носителями стрептококков.
Механизмы передачи: аэрозоль (воздушно-капельный путь передачи), возможный пищевой путь передачи (связанный с недоеданием) и контактный путь передачи, особенно у маленьких детей.
Симптомы ангины
Инкубационный период составляет до 2 дней. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
Повышение температуры, озноб и общая утомляемость
Первыми симптомами стенокардии являются повышение температуры до 38-40°C, озноб, слабость и потливость. Лихорадка стабильна. Частота пульса соответствует температуре тела. Кожа лица наливается кровью, а глаза блестят.
Головные боли и ломота в мышцах
Стенокардия вызывает головную боль (тупую, нелокализованную) и сильную боль в мышцах и суставах.
Боли в горле
В первые 24 часа заболевания боль в горле ощущается при приеме внутрь, становится постоянной и может распространяться на уши.
Увеличение и болезненность лимфатических узлов
Лимфатические узлы Джо Вуда увеличены и очень болезненны, имеют плотную эластичную оболочку, не цепляются друг за друга и окружающие ткани.
Результаты фарингоскопии очень характерны.
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
Увеличенные и красные миндалины. Миндалины опухшие и красные («сочные»), что соответствует катаральному тонзиллиту. Обычно эта стадия заболевания не распознается (нет времени), яркая визуализация происходит на второй день заболевания. Размер ткани миндалины составляет 2-3 мм, она возвышается над поверхностью ткани. Ткани — возникает полный тонзиллит.
После 3-го дня появляется желто-белый налет (гной) в лужицах — фолликулах — молочнокислый тонзиллит.
Позже, в тяжелых формах, развивается некротизирующий тонзиллит. Темно-серый цвет миндалин остается дефектом ткани после отторжения чистой некротической массы.
Похожа ли ангина на фарингит:.
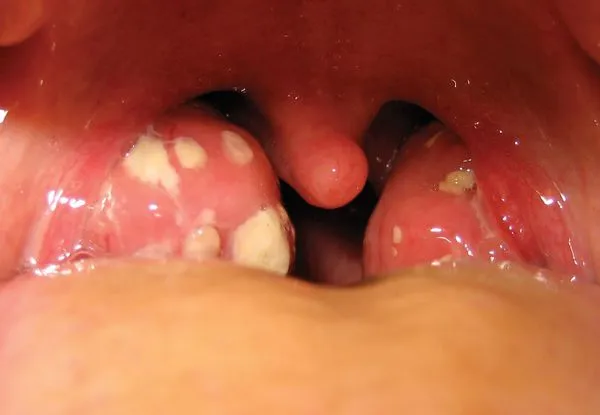
Следует помнить, что чистая бляшка фарингита выходит за пределы миндалин, легко удаляется и не рассасывается в воде. Появление других вариантов, конечно, является поводом для сомнения в диагнозе. 2 3 5 6
Флегмонозный тонзиллит
Тонзиллит является наиболее тяжелой формой стенокардии. Характеризуется развитием односторонней тамбурной ткани, часто без четких границ. Отравление резко усиливается, появляется сильная боль на пораженной стороне и отек, трудно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
Язвенная ангина приводит к поражению тканей, сильной боли и образованию бляшек, которые можно легко удалить шпателем.
Как протекает вирусная и герпесная ангина
Вирусные язвы» не имеют ничего общего с классическими стрептококковыми язвами. Это отдельные вирусные синдромы, такие как аденовирусная инфекция, цитомегаловирус и энтеровирус (вирус герпеса). Термин «ангина» применим только к заболеваниям, вызванным бета-гемолитическими стрептококками. Все другие воспаления тканей миндалин следует называть острым или хроническим тонзиллитом.
По этой причине неправильно различать герпесную ангину, дифтерию, грипп, моллюск и инфекционный мононуклеоз.
Патогенез ангины
Ворота инфекции — это лимфоидное образование у мужчины Пирогова-Лангана. Стрептококки фильтруются в них, вызывая воспалительную реакцию, дальнейшее распространение возбудителя, его токсинов и разрушение бактерий и клеток организма через лимфатические пути угловых лимфатических узлов (угловые генитальные лимфатические узлы).
При благоприятном течении этот процесс ограничен. При недостаточности барьера стрептококки могут проникать в поликистозные ткани (парамиоциклиты, параманоцитарные абсцессы) и вызывать токсическое повреждение всего организма. Если патоген проходит через слуховую трубу в среднее ухо, могут возникнуть средний отит и синусит. Редко, при наличии тяжелого иммунодефицита, возникает септицемия.
В ответ на бактериальные антигены в организме пациента образуются антитела, которые взаимодействуют с антигенами, образуя циркулирующие антигены реверсивной иммуносупрессии (AG-AT). Они обычно разрушаются в результате фагоцитоза и дополнения и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизм удаления не срабатывает.
Иммуносупрессия откладывается в нижележащей сосудистой оболочке (почки) и разрушает ее. Дальнейшее разрушение лежащей в основе соединительной ткани. Это условие заключается в следующем.
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
Иммунитет возникает с 3-го дня. Макрофаги подготавливают антигены, образуются гипертигоны, которые затем передаются только Т- и В-клеткам, вырабатывающим специальные антитела. 1 3 4
Поджелудочная железа выполняет очень важную функцию в организме человека. Он вырабатывает ферменты, которые активизируются сразу после попадания в тонкий кишечник и участвуют в переваривании белков, жиров и углеводов. Этот орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Боль в пальцах ног: причины, диагностика, лечение боли в суставах пальцев ног
После долгой ходьбы в неудобной обуви пальцы могут болеть. Эта боль обычно быстро проходит. Постоянная боль в пальцах может быть вызвана различными медицинскими состояниями. Часто это является признаком артрита, остеоартрита или проблем с кровообращением. Ваш педиатр определит точную причину.

В большинстве случаев боль в пальцах ног вызвана такими состояниями, как артрит, артропатия или проблемы с кровообращением.
Артрит
Симптомами различных видов артрита являются периодические боли, возникающие ночью (чаще в 3 или 4 часа). Каждый тип артрита имеет «отдельные» пальцы. При псориазе, реактивном артрите и подагре (чаще встречается у мужчин) чаще всего болят пальцы ног. Другие пальцы ног могут воспаляться при ревматоидном артрите.
Остеоартрит больших пальцев ног чаще встречается у женщин. Это происходит из-за длительного ношения обуви с узкими пальцами. Это вдавливается в палец и давит на второй палец стопы. Выступающая кость травмируется при ходьбе (натирается обувью) и постепенно деформируется. В конечном итоге деформируется не только сфера и ее прием, но и весь сустав. Она становится намного шире, чем раньше. Движение сустава сильно ограничено. При прогрессирующем остеоартрите деформация обычно удерживает пальцы ног в неправильном положении, что делает практически невозможным их возвращение в нормальное положение.
Нарушение кровообращения
Снижение кровообращения в стопе и чрезмерная активность нервных окончаний в стопе могут привести к таким симптомам, как боль в пальцах ног, жжение в стопах и потеря чувствительности. Существует два заболевания с похожими симптомами: атеросклероз артерий ног и protitis obliterans. При возникновении этих заболеваний нарушается кровообращение в артериях ног, и ткани получают недостаточное количество кислорода. Это приводит к: болезненности пальцев ног, боли в остальных частях стопы, подошве стопы, бледной сухой коже, тонкой и сухой коже, росту ногтей (хрупкому и нездоровому), крайней потере
Постгравматическая салфетка (нерв Мортона) вызывается повышенным давлением на нерв и характеризуется болезненным ощущением у основания пальца ноги.
Хроническая рана в этой области также может быть причиной.
Диабет может вызывать онемение ног и пальцев.
Мертвые клеточные источники, называемые затвердением пальцев ног, часто имеют корни (ядра), особенно если на палец долгое время оказывалось значительное давление.
Завивка ногтей крайне неудобна. Чтобы свести к минимуму дискомфорт, ноготь следует обрезать аккуратно. В противном случае может возникнуть сильная боль и инфекция.
Другим источником боли в пальце ноги может быть плоскостопие.
Больным рекомендуют такие виды лечения:
Боли в пальцах ног могут оказаться симптомами следующих заболеваний:
Позже, в тяжелых формах, развивается некротизирующий тонзиллит. Темно-серый цвет миндалин остается дефектом ткани после отторжения чистой некротической массы.
Сколько держится температура при ОРВИ, осложненной бактериальной инфекцией?
Если лихорадка при ОРВИ держится три-четыре дня — причин для беспокойства нет, но если температура сохраняется более недели — это в контексте подорванного иммунитета из-за борьбы с вирусной инфекцией, добавляется бактериальная инфекция. Бактерии могут поражать носоглотку (назофарингит), гортань (ларингит), трахею (трахеит), бронхи (бронхиолит) или вызывать пневмонию. Поскольку организм не очень легко справляется с бактериями, если во время острой респираторной инфекции лихорадка сохраняется в течение длительного времени или если после стабилизации состояния наблюдается повторное повышение температуры, следует обратиться к врачу для назначения антибиотиков против присоединенной бактериальной инфекции.
Гриппоподобная лихорадка может продолжаться в течение трех-пяти дней, а затем снижаться, но в течение нескольких дней сохраняется температура 37-37,5°C при нормальных показателях и нормальном самочувствии. Это называется «температурным хвостом» и позволяет организму контролировать, полностью ли уничтожен вирус, поддерживая центр повышенной готовности. Это совершенно нормальное явление, о котором не стоит беспокоиться. Главное — не спутать лихорадочный хвост ОРВИ со второй волной лихорадки, вызванной бактериальной инфекцией.
После острой респираторной инфекции температура может снижаться в течение нескольких дней. Это указывает на неисправность в центре температурного союза. Если низкая температура держится один-два дня, а затем возвращается к норме, причин для беспокойства нет, но следует укреплять иммунную систему. Стойкая низкая температура после острой респираторной инфекции в сочетании с усилением признаков отравления свидетельствует о том, что организм перестал бороться с инфекцией — вирусной или бактериальной. Это тревожный сигнал о необходимости серьезного лечения, иначе могут возникнуть осложнения.
Нужно ли сбивать температуру при ОРВИ?

Поэтому мы рассмотрели вопросы о том, как долго держится температура при острой респираторной инфекции, какие лихорадки помогают бороться с болезнью, какие могут быть вредны и нельзя ли обойтись без антибиотиков. Исключения из вышеуказанных правил могут включать следующие случаи
- температура выше 38,5 градусов у беременных;
- если у ребенка при температуре 38 градусов появляются предвестники судорог, он вялый, жалуется;
- у взрослых температура при ОРВИ выше 38 градусов вызывает сильное ухудшение самочувствия, головные и мышечные боли.
В вышеуказанных случаях температуру можно понизить до улучшения условий.
Температура при ОРВИ — когда нужно срочно вызывать врача
В этих случаях требуется срочная медицинская помощь, независимо от того, как долго держится температура при острой респираторной инфекции.
- Температура выше 40 градусов у взрослого или выше 39 градусов у ребенка, которая не реагирует на жаропонижающие средства;
- ребенок вялый, бледный, теряет сознание, появились судороги;
- признаки затуманивания сознания, судорог на фоне высокой температуры у взрослого;
- резкое падение температуры тела ниже 35 градусов;
- ухудшение самочувствия беременной на фоне высокой температуры — повышение тонуса матки, усиление или прекращение шевелений плода.